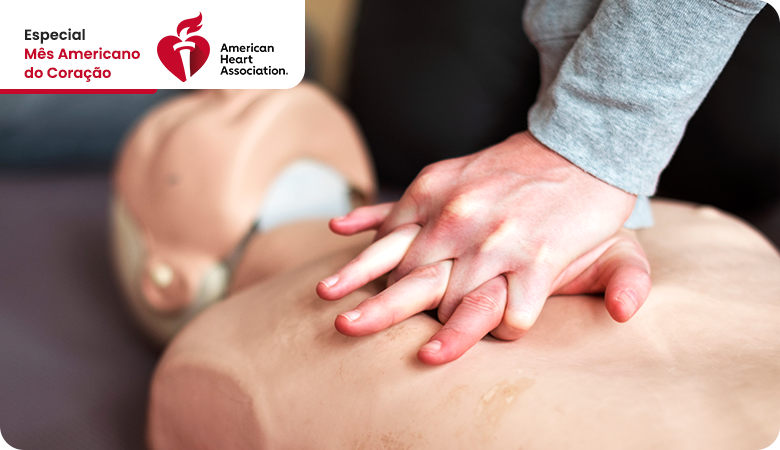
A Reanimação Cardiopulmonar (RCP) é uma técnica de emergência que pode dobrar ou triplicar as chances de sobrevivência de uma pessoa em parada cardíaca. Em um momento crítico, quando cada segundo conta, você não precisa ser médico ou enfermeiro para salvar uma vida – basta conhecer os procedimentos corretos e ter a coragem de agir.
Fevereiro marca o Mês do Coração, uma campanha da American Heart Association que desde 1964 conscientiza sobre doenças cardiovasculares e reforça uma mensagem poderosa: qualquer pessoa pode ser um salvador de vidas. A iniciativa “Nation of Lifesavers” estabeleceu a meta ambiciosa de dobrar a sobrevivência à parada cardíaca extra-hospitalar até 2030, e isso depende diretamente de você.
O que é Reanimação Cardiopulmonar?
Reanimação Cardiopulmonar é um conjunto de manobras de emergência realizadas quando o coração para de bater efetivamente. A técnica combina compressões torácicas rítmicas que mantêm o sangue circulando pelo corpo, garantindo que órgãos vitais (especialmente o cérebro) continuem recebendo oxigênio até que a ajuda profissional chegue.
No Brasil, de acordo com dados da Sociedade Brasileira de Cardiologia (SBC), cerca de 14 milhões de pessoas apresentam alguma doença cardiovascular e, pelo menos, 400 mil morrem por ano, o que corresponde a cerca de 30% das mortes de brasileiros. Uma das consequências ocasionadas por essas doenças é a parada cardiorrespiratória, condição que acontece quando o coração para de bater ou não bate corretamente, fazendo com que o sangue não chegue a todos os órgãos do corpo.
Dos casos de parada cardiorrespiratória, mais de 300.000 ocorrem por ano no país, segundo dados do Ministério da Saúde. Em 2022, aproximadamente 60,57% dos óbitos por parada cardíaca ocorreram em casa, o que significa que o verdadeiro primeiro socorrista geralmente não é um profissional uniformizado, mas um familiar, amigo ou vizinho. Estudos da American Heart Association (AHA) apontam que 90% das pessoas que sofrem paradas cardíacas morrem antes de chegar ao hospital, portanto, cada minuto sem intervenção reduz a chance de sobrevivência em cerca de 10%.
A RCP funciona como uma ponte vital: quando o coração não consegue mais bombear sangue sozinho, as compressões manuais no peito assumem essa função mecanicamente. Cada compressão empurra o sangue através do sistema circulatório, mantendo a perfusão dos tecidos. Sem essa intervenção imediata, o cérebro começa a sofrer danos irreversíveis após apenas 4 a 6 minutos sem oxigenação adequada. Por isso, a expressão “você é o primeiro socorrista até que a ajuda profissional chegue” resume perfeitamente a importância do conhecimento sobre ressuscitação cardiopulmonar por parte da população geral.
Como funciona a técnica de RCP?
O mecanismo de ação da RCP baseia-se na compressão mecânica do tórax para gerar fluxo sanguíneo artificial. Quando você pressiona o centro do peito de uma vítima, está comprimindo o coração entre o esterno (osso frontal do tórax) e a coluna vertebral. Essa compressão força o sangue para fora das câmaras cardíacas e o direciona para a circulação sistêmica. No momento em que você libera a pressão, o tórax retorna à posição original e o coração volta a se encher de sangue, preparando-se para a próxima compressão.
A eficácia da ressuscitação depende de três fatores fundamentais: profundidade adequada das compressões (cerca de 5 a 6 centímetros em adultos), frequência correta (100 a 120 compressões por minuto) e mínimas interrupções. O ritmo ideal pode ser facilmente lembrado através da música “Stayin’ Alive” dos Bee Gees, que possui aproximadamente 103 batimentos por minuto. Estudos demonstram que a RCP iniciada imediatamente pode aumentar as taxas de sobrevivência de menos de 10% para até 30% ou mais, dependendo do tempo de resposta e qualidade das compressões realizadas.
Tipos de Reanimação Cardiopulmonar
Existem duas modalidades principais de RCP: a RCP Só com as Mãos (Hands-Only CPR) e a RCP Convencional com Ventilações. A escolha entre elas depende da idade da vítima, da causa da parada e do nível de treinamento do socorrista. Compreender essas diferenças é essencial para aplicar a técnica mais apropriada em cada situação de emergência.
RCP Só com as Mãos
A RCP Só com as Mãos é recomendada para adultos e adolescentes que colapsam subitamente. Esta modalidade simplificada elimina a necessidade de ventilações boca a boca, tornando a técnica mais acessível para leigos e aumentando a probabilidade de que pessoas sem treinamento formal se sintam confiantes para agir. O procedimento consiste em apenas dois passos: ligar imediatamente para o número de emergência (192 no Brasil ou 911 nos EUA) e empurrar forte e rápido no centro do peito da vítima, mantendo o ritmo constante até que socorro profissional assuma.
Essa abordagem ganhou destaque porque pesquisas demonstraram que, em paradas cardíacas de origem cardíaca (problemas elétricos do coração), as compressões contínuas sem interrupções para ventilação são tão eficazes quanto a RCP convencional nos primeiros minutos. Além disso, estatísticas revelam que mulheres são menos propensas a receber RCP de desconhecidos em locais públicos, em parte devido ao medo de acusações de toque inadequado – a RCP Só com as Mãos elimina a barreira adicional da ventilação boca a boca, potencialmente salvando mais vidas.
RCP com Ventilações
A RCP com ventilações combina compressões torácicas com insuflações de ar diretamente na boca ou nariz da vítima. Esta modalidade é essencial para bebês, crianças, gestantes e em situações onde a parada não foi de origem cardíaca – como afogamento, overdose de drogas, intoxicação ou colapso por problemas respiratórios. Nesses casos, o corpo da vítima necessita não apenas de circulação sanguínea, mas também de oxigenação ativa, pois geralmente há deficiência primária de oxigênio no sangue.
A técnica padrão envolve ciclos de 30 compressões torácicas seguidas por 2 ventilações. Para crianças pequenas e lactentes, a proporção pode mudar para 15:2 quando há dois socorristas treinados. Mais de 23.000 crianças sofrem parada cardíaca extra-hospitalar anualmente nos Estados Unidos, com 40% dos casos relacionados a atividades esportivas e quase 20% ocorrendo em bebês. Por isso, pais, professores, treinadores esportivos e cuidadores devem aprender especificamente a RCP pediátrica com ventilações.
Diferença entre parada cardíaca e ataque cardíaco
Parada cardíaca e ataque cardíaco são emergências cardiovasculares distintas que frequentemente são confundidas. A parada cardíaca é um problema elétrico: o coração para de bater de forma eficaz repentinamente, causando perda imediata de consciência, ausência de respiração normal e colapso súbito. É uma emergência absoluta que leva à morte em minutos sem intervenção. Já o ataque cardíaco, também chamado de infarto do miocárdio, é um problema de circulação causado por obstrução de uma artéria coronária que alimenta o músculo cardíaco.
No ataque cardíaco, o coração geralmente continua batendo, mas com dificuldade, e a vítima permanece consciente, podendo apresentar sintomas como dor no peito (que pode irradiar para braço, mandíbula ou costas), falta de ar, suor frio, náuseas e sensação de morte iminente. Esses sintomas podem começar de forma súbita ou gradual, às vezes horas antes do evento principal. Importante destacar que um ataque cardíaco não tratado pode evoluir para uma parada cardíaca – por isso ambas as situações exigem acionamento imediato do serviço de emergência, mas apenas a parada cardíaca requer RCP imediata.
Como aplicar a Reanimação Cardiopulmonar
Para aplicar RCP corretamente, você deve primeiro avaliar a cena, verificar a responsividade da vítima e acionar ajuda profissional antes de iniciar as compressões. A sequência mnemônica CAB (Circulação, Abertura de vias aéreas, Breathing/ventilação) orienta a priorização das ações. Primeiro, confirme que o ambiente é seguro para você e para a vítima. Em seguida, toque no ombro da pessoa e pergunte em voz alta se ela está bem. Se não houver resposta e a pessoa não estiver respirando normalmente, peça a alguém específico que ligue para a emergência e busque um DEA (Desfibrilador Externo Automático), se disponível.
Posicione a vítima em superfície firme e plana, ajoelhe-se ao lado do tórax. Coloque a base de uma mão no centro do peito, entre os mamilos, e a outra mão sobre a primeira, entrelaçando os dedos. Mantenha os braços estendidos, ombros alinhados diretamente sobre as mãos, e use o peso do seu corpo (não apenas a força dos braços) para comprimir o peito. Empurre forte e rápido, afundando pelo menos 5 centímetros (mas não mais que 6 cm em adultos), permitindo que o tórax retorne completamente à posição original entre as compressões. Mantenha o ritmo de 100 a 120 compressões por minuto – cerca de 2 compressões por segundo – e minimize interrupções.
Se você foi treinado em RCP com ventilações e se sente confortável, após cada 30 compressões, abra as vias aéreas inclinando suavemente a cabeça para trás e elevando o queixo, e forneça 2 ventilações de resgate (cada uma durando cerca de 1 segundo, o suficiente para fazer o peito elevar). Se não tiver treinamento ou não se sentir confortável com ventilações, continue apenas com as compressões até que o DEA chegue, a vítima recupere sinais de vida ou os paramédicos assumam.
O papel do Desfibrilador Externo Automático (DEA)
O DEA é um dispositivo portátil que analisa o ritmo cardíaco e pode fornecer um choque elétrico para restaurar o batimento normal. Muitas paradas cardíacas são causadas por fibrilação ventricular – um ritmo caótico e ineficaz que impede o coração de bombear sangue. O DEA detecta esse ritmo anormal e aplica uma descarga elétrica calibrada que “reseta” o sistema elétrico do coração, permitindo que o ritmo normal seja retomado. O acesso público a desfibriladores e o treinamento comunitário para usá-los são fundamentais para a desfibrilação precoce, um dos elos mais importantes da cadeia de sobrevivência.
Apesar da eficácia comprovada, o uso de DEA por leigos em paradas cardíacas ocorridas em via pública ainda é baixo – menos de 12% dos casos em locais públicos contam com desfibrilação realizada por não profissionais. Os aparelhos são projetados para serem extremamente seguros e intuitivos: ao ligar o dispositivo, instruções de voz e visuais guiam o usuário passo a passo. O DEA não permitirá que você aplique um choque se não for necessário, eliminando o risco de causar dano. Enquanto o DEA é preparado, as compressões torácicas devem continuar – cada segundo de perfusão conta.
A campanha “Nation of Lifesavers” e o Mês Americano do Coração
Desde que foi proclamado pela primeira vez em 1964 pelo presidente Lyndon B. Johnson, o Mês Americano do Coração evoluiu de um simples apelo à saúde cardiovascular para um movimento transformador. A American Heart Association utiliza fevereiro para mobilizar comunidades inteiras em torno da prevenção de doenças cardiovasculares e, principalmente, do treinamento em suporte básico de vida. A iniciativa “Nation of Lifesavers” (Nação de Salvadores de Vidas) representa a visão de um país onde qualquer pessoa, em qualquer lugar, possa reconhecer uma emergência cardíaca e agir com confiança e competência.
A meta estabelecida é ambiciosa mas alcançável: dobrar as taxas de sobrevivência à parada cardíaca extra-hospitalar até 2030. Para isso, três elementos são essenciais: aumentar o número de pessoas que acionam o serviço de emergência rapidamente, ampliar a quantidade de testemunhas que iniciam RCP de alta qualidade e expandir o acesso e uso precoce de DEAs. Atualmente, apenas cerca de 41% das vítimas de parada cardíaca recebem RCP de espectadores enquanto aguardam socorro profissional, isso significa que quase 60% das pessoas que poderiam ser salvas não recebem a ajuda que precisam nos primeiros minutos críticos.
Barreiras e insegurança: por que pessoas hesitam em ajudar
O medo de fazer algo errado é a principal barreira que impede pessoas leigas de iniciarem RCP em emergências. Estudos psicológicos sobre comportamento em situações de crise revelam que a hesitação vem de três fontes principais: falta de conhecimento técnico (não saber o que fazer), medo de causar dano adicional (como quebrar costelas) e preocupação com consequências legais. No entanto, é fundamental compreender que realizar RCP em alguém que realmente precisa é sempre melhor do que não fazer nada e a legislação brasileira, através da Lei do Bom Samaritano (Lei 13.722/2018), protege socorristas leigos que agem de boa-fé.
Outro fator relevante é o chamado “efeito espectador” (bystander effect), fenômeno em que quanto mais pessoas presenciam uma emergência, menor a probabilidade de cada indivíduo agir, pois todos assumem que alguém mais qualificado tomará a iniciativa. Quebrar esse padrão requer educação pública massiva e normalização da ideia de que pessoas comuns têm poder extraordinário para salvar vidas. A RCP Só com as mãos foi desenvolvida justamente para eliminar barreiras: sem necessidade de ventilação boca a boca, mais pessoas se sentem dispostas a ajudar, especialmente em locais públicos.
Erros a serem evitados ao realizar RCP
Os erros mais comuns em RCP são compressões muito superficiais, ritmo inadequado e interrupções excessivas. Quando compressões não atingem a profundidade mínima de 5 centímetros em adultos, o fluxo sanguíneo gerado é insuficiente para chegar em órgãos vitais adequadamente. Por outro lado, comprimir mais de 6 centímetros aumenta o risco de lesões como fraturas de costelas ou dano ao esterno, embora esse risco seja aceitável considerando a alternativa (morte certa sem RCP). O ritmo também é crítico: compressões muito lentas (menos de 100 por minuto) não mantêm pressão arterial adequada, enquanto compressões muito rápidas (acima de 120 por minuto) geralmente são superficiais demais e causam fadiga precoce do socorrista.
Outro erro significativo é não permitir que o tórax retorne completamente à posição original entre compressões. O retorno completo é essencial para que o coração se encha de sangue adequadamente antes da próxima compressão. Apoiar-se sobre o peito da vítima entre compressões impede esse enchimento e reduz drasticamente a eficácia. Interrupções frequentes e prolongadas para verificar pulso, trocar de socorrista ou realizar outras ações também prejudicam o resultado – as pausas devem ser minimizadas ao máximo, idealmente não ultrapassando 10 segundos.
Finalmente, um erro grave é não acionar ajuda profissional antes de iniciar a RCP ou tentar transportar a vítima você mesmo até um hospital. Ligue primeiro para a emergência, siga as orientações do socorrista e inicie a RCP imediatamente – os paramédicos trarão equipamentos avançados e medicações que você não possui. Transportar uma vítima em parada cardíaca sem suporte adequado durante o trajeto desperdiça os minutos preciosos que poderiam ser usados para RCP contínua.
Tendências futuras em RCP e tecnologia de resgate
A evolução tecnológica está transformando o cenário da ressuscitação cardiopulmonar através de dispositivos inteligentes, aplicativos de mobilização comunitária e inteligência artificial. Desfibriladores externos automáticos de nova geração agora incluem sensores que fornecem feedback em tempo real sobre a qualidade das compressões – informando se você está pressionando com profundidade e frequência adequadas. Alguns modelos possuem metrônomos visuais e auditivos que ajudam a manter o ritmo ideal, além de tecnologia de análise de impedância que pode detectar movimentos mesmo quando não há pulso palpável.
Aplicativos como o PulsePoint, Save a Life e GoodSAM estão criando redes de “socorristas voluntários” georreferenciados. Quando alguém aciona o serviço de emergência, esses aplicativos alertam automaticamente pessoas treinadas em RCP que estejam próximas ao local, potencialmente reduzindo o tempo até o início das compressões. Em Estocolmo, na Suécia, esse sistema aumentou a taxa de RCP realizada por testemunhas de 48% para 62% em apenas três anos. Alguns programas também incluem mapeamento de DEAs públicos, permitindo que qualquer pessoa localize rapidamente o desfibrilador mais próximo.
A realidade aumentada e virtual está revolucionando o treinamento em RCP. Simuladores de última geração permitem que estudantes pratiquem em manequins hiper-realistas que simulam diferentes cenários clínicos, fornecendo feedback instantâneo sobre desempenho. Plataformas de treinamento online com vídeos interativos e certificação digital democratizam o acesso ao conhecimento, permitindo que milhões de pessoas aprendam RCP sem precisar deslocar-se para um curso presencial. A American Heart Association já oferece cursos online de RCP só com as mãos totalmente gratuitos.
Faça parte da Nation of Lifesavers: treine-se hoje
Transformar-se em um salvador de vidas não exige anos de estudo médico, apenas algumas horas de treinamento focado e a disposição para agir quando necessário. Inúmeras instituições oferecem cursos de RCP, desde programas básicos de 2 horas até certificações mais completas que incluem uso de DEA, manejo de obstrução de vias aéreas e RCP pediátrica. A American Heart Association, através do site oficial da campanha – https://www.heart.org/en/american-heart-month -, disponibiliza materiais educativos gratuitos, vídeos instrutivos e informações sobre onde encontrar cursos certificados na sua região.
No Brasil, o Corpo de Bombeiros, o SAMU (Serviço de Atendimento Móvel de Urgência) e organizações como a Cruz Vermelha realizam periodicamente treinamentos comunitários em primeiros socorros e RCP. Muitas empresas também investem em capacitação de funcionários, reconhecendo que colaboradores treinados podem salvar colegas em emergências no ambiente de trabalho. Se você é pai, mãe, professor, treinador esportivo ou simplesmente alguém que quer estar preparado para proteger quem ama, este é o momento de agir.
A estatística de que 70% das paradas cardíacas extra-hospitalares acontecem em casa significa que, provavelmente, se você um dia precisar usar RCP, será para salvar alguém que você conhece e ama – um familiar, amigo próximo ou colega. Não espere até que seja tarde demais. Cada pessoa treinada em RCP multiplica exponencialmente as chances de sobrevivência em sua comunidade, criando uma verdadeira rede de segurança que pode fazer a diferença entre a vida e a morte.