A onda Q patológica é um dos achados mais relevantes no eletrocardiograma (ECG) e, quando presente, representa um sinal de alerta que não deve ser ignorado. Ela indica a existência de uma área eletricamente inativa no miocárdio, em geral, decorrente de necrose prévia por infarto e exige uma interpretação cuidadosa para evitar tanto falsos positivos quanto a subestimação de condições graves. Em um cenário clínico onde agilidade diagnóstica é determinante para o prognóstico do paciente, contar com ferramentas como o Kardia, copiloto clínico com inteligência artificial da Neomed, permite identificar esse e outros padrões críticos em tempo real, com laudos emitidos em minutos.
O que é a onda Q patológica
A onda Q é a primeira deflexão negativa do complexo QRS no ECG e representa a despolarização inicial do septo interventricular, que ocorre da esquerda para a direita. Em condições normais, essa onda existe de forma fisiológica em diversas derivações e não tem significado patológico. Ela se torna patológica quando ultrapassa determinados critérios de duração, amplitude e distribuição, refletindo a presença de tecido miocárdico que perdeu sua atividade elétrica.
| Fenômeno | Redução de O2 | Dano | Registro no ECG |
| Isquemia | < 20 minutos | Reversível | Alteração na Onda T |
| Lesão | > 20 minutos | Ainda reversível | Alteração no Segmento ST |
| Necrose | ≥ 2 horas | Irreversível | Onda Q Patológica |
O mecanismo é relativamente direto: quando uma região do miocárdio sofre necrose transmural, como no infarto agudo do miocárdio, as células daquela área deixam de gerar forças eletromotriz. O vetor de despolarização, então, contorna esse “silêncio elétrico” e se direciona para longe da área lesionada, produzindo uma deflexão negativa profunda e larga nas derivações que “enxergam” a zona comprometida.
Critérios diagnósticos
O diagnóstico da onda Q patológica é baseado em parâmetros objetivos e deve ser confirmado em ao menos duas derivações contíguas. Os critérios mais utilizados na prática clínica são:
- Duração igual ou superior a 30–40 ms (equivalente a um quadradinho ou mais na velocidade padrão de 25 mm/s).
- Amplitude igual ou superior a 25–33% da onda R subsequente, ou profundidade igual ou maior que 1 a 3 mm.
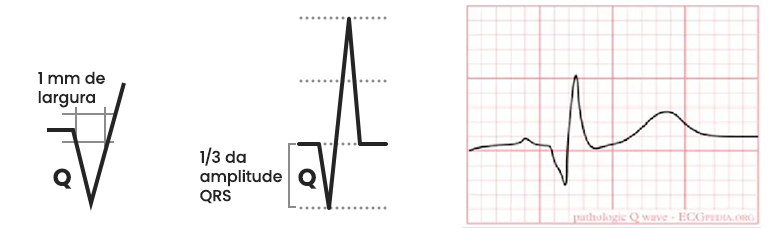
Esses critérios precisam ser contextualizados com a derivação analisada. Nas derivações DIII, aVR e aVL, ondas Q pequenas podem ser completamente fisiológicas e não indicam necrose. A interpretação isolada de uma única derivação, sem considerar a distribuição anatômica do achado, é uma das fontes mais comuns de erro de diagnóstico.
Principais causas
A necrose miocárdica por infarto prévio é a causa mais frequente e clinicamente mais relevante da onda Q patológica. Contudo, o achado não é exclusivo do infarto. Outras condições podem produzir padrões semelhantes:
Alterações de condução intraventricular, como o bloqueio de ramo esquerdo (BRE) e a síndrome de Wolff-Parkinson-White (WPW), modificam a sequência de ativação ventricular e podem simular ou mascarar ondas Q patológicas.
A cardiomiopatia hipertrófica frequentemente cursa com ondas Q profundas nas derivações inferolaterais, mesmo sem infarto, pelo padrão hipertrófico septal que altera os vetores iniciais de despolarização.
Condições como miocardite, embolia pulmonar maciça (com o clássico padrão S1Q3T3), pneumotórax e dextrocardia também podem gerar ondas Q que mimetizam necrose.
Localização por derivações e correlação anatômica
A distribuição das ondas Q patológicas nas derivações do ECG permite inferir o território coronariano comprometido no infarto. Essa correlação é central para a orientação clínica imediata:
- Derivações V1 a V4: infarto anterior ou septal, com padrões QS ou QR profundo.
- Derivações DII, DIII e aVF: infarto inferior, território da artéria coronária direita na maioria dos casos.
- Derivações DI, aVL, V5 e V6: infarto lateral, frequentemente relacionado à artéria circunflexa.
O infarto posterior é identificado de forma indireta: em vez de onda Q, o padrão típico é a presença de onda R de alta amplitude em V1 e V2, que representa o espelho do vetor de despolarização da parede posterior.
Implicações clínicas e investigação complementar
A presença de onda Q patológica indica alto risco de eventos cardiovasculares recorrentes e deve sempre motivar uma investigação complementar estruturada. O ecocardiograma é o próximo passo habitual para avaliar a contratilidade regional e confirmar a extensão da necrose. Em casos selecionados, a cineangiocoronariografia pode ser necessária para definir a anatomia coronariana e a viabilidade miocárdica residual.
Um ponto de atenção importante é a diferenciação de falsos positivos. A avaliação da onda T pode auxiliar: na hipertrofia ventricular esquerda, a onda T tende a permanecer vertical nas derivações com Q proeminente; já no infarto, a inversão da onda T nas mesmas derivações é o padrão esperado. O contexto clínico, os sintomas prévios e a história de IAM documentado são insubstituíveis nesta diferenciação.
Erros frequentes na interpretação
Algumas armadilhas diagnósticas se repetem no cotidiano clínico e merecem atenção específica:
- Interpretar ondas Q em derivações isoladas, sem a exigência de pelo menos duas derivações contíguas, aumenta significativamente a taxa de falsos positivos.
- Não considerar o bloqueio do ramo esquerdo antes de diagnosticar áreas eletricamente inativas é um erro clássico, já que o bloqueio altera profundamente a morfologia do QRS e invalida a interpretação padrão das ondas Q.
- Ignorar derivações espelhadas para infarto posterior leva à subestimação de infartos que não se apresentam com onda Q típica nas derivações usuais.
- Laudos automáticos sem revisão médica qualificada são outra fonte relevante de erro. Ferramentas de IA que funcionam como suporte ao diagnóstico reduzem esse risco ao amplificar a capacidade do médico sem retirar sua responsabilidade interpretativa.
Tendências e o futuro da interpretação do ECG
A interpretação eletrocardiográfica está passando por uma transformação significativa impulsionada pela inteligência artificial. Algoritmos de aprendizado profundo já demonstram capacidade de detectar padrões de necrose miocárdica com sensibilidade e especificidade comparáveis às de especialistas em cardiologia, e em frações do tempo que seriam impossíveis manualmente.
No contexto brasileiro, onde cerca de 45,7 milhões de pessoas convivem com alguma forma de doença cardiovascular e onde há concentração regional de especialistas, essas tecnologias têm impacto direto na democratização do acesso a diagnósticos de qualidade. A detecção precoce e precisa de achados como a onda Q patológica pode significar a diferença entre um tratamento oportuno e um evento clínico evitável.
Diagnóstico cardiovascular mais ágil e seguro começa com a ferramenta certa
O Kardia, a plataforma de diagnóstico com IA da Neomed, foi desenvolvido para apoiar médicos e equipes de saúde na interpretação de ECGs com precisão e velocidade. Detecta fibrilação atrial, IAM, bloqueios AV, taquicardias, isquemia e outras arritmias em segundos, com laudos críticos emitidos em 5 minutos. O sistema não substitui o julgamento médico: ele o amplifica, reduzindo o tempo de laudo sem abrir mão da segurança diagnóstica.
Com mais de 80.000 laudos processados por mês e presença em mais de 1.000 clínicas e hospitais, a Neomed é referência em diagnóstico cardiovascular baseado em IA no Brasil.
Conheça o Kardia e reduza o tempo de laudo cardiovascular com precisão e segurança.
Referências
Como identificar a onda Q patológica no eletrocardiograma — ECG EPM
Onda Q patológica — Cardiolatina (PDF, 2007)
Como reconhecer uma onda Q patológica no ECG — Medway
Áreas eletricamente inativas — Ondas Q patológicas — Aprenda ECG
Curso básico de ECG — Áreas eletricamente inativas — Portal Afya